Регистр лекарственных средств России РЛС Пациент 2003.
Назад Оглавление Вперёд
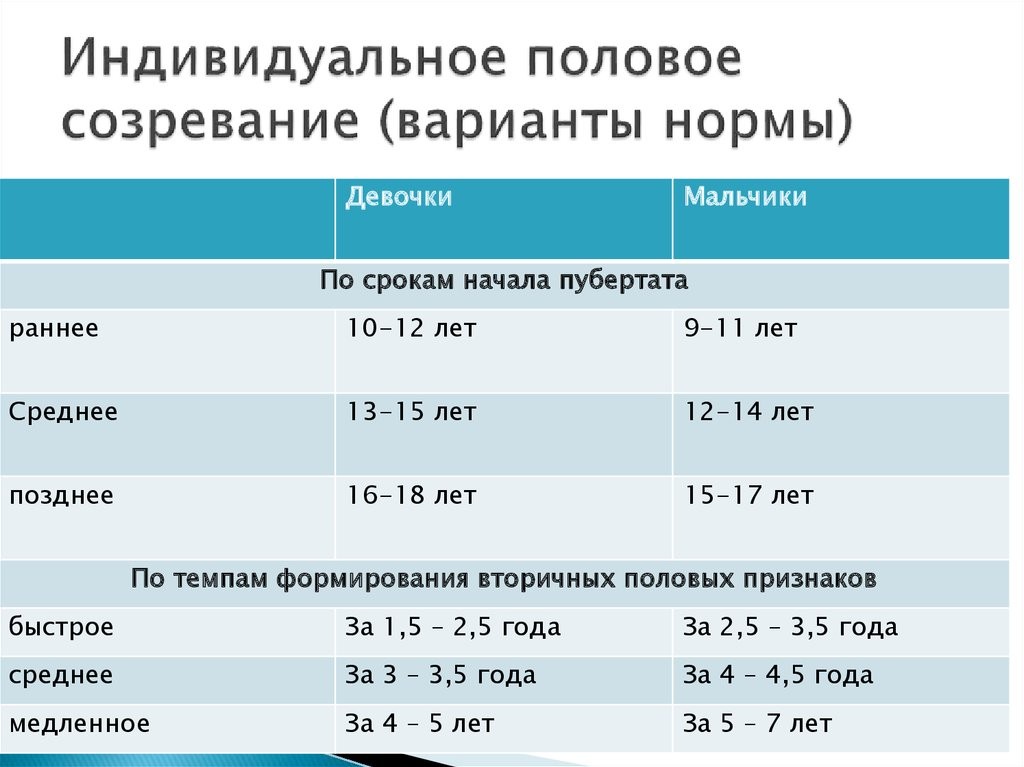
Особенности взаимодействия организма и лекарства у детей и людей пожилого и старческого возраста.
Теперь нам уже известно, что деятельность органов и систем нашего организма оказывает существенное влияние на всасывание, воздействие и выведение принимаемого нами препарата. Такое влияние может носить как общий, так и частный характер. К числу факторов частного характера относятся индивидуальные особенности организма, которые в значительной степени влияют на действие лекарств и требуют определенного подхода в каждом конкретном случае. К числу общих факторов, которые учесть значительно легче, относится возраст пациента. Чувствительность по отношению к лекарствам меняется в зависимости от возраста. Поэтому выделяют две категории пациентов – дети (до 14 лет) и пожилые люди (старше 65 лет), для которых в силу возрастных особенностей организма отдельно устанавливают дозировки и частоту приема лекарств.
Для пациентов моложе 14 лет и старше 65 лет в силу возрастных особенностей организма отдельно устанавливают дозировки и частоту приема лекарств. | |||
Воздействие лекарства на организм, то есть его фармакодинамические свойства, практически не зависят от возраста пациента. Поэтому специальных лекарств для пожилых людей или для детей не существует. Исключение делается только для детей младшего возраста, лечение которых предъявляет особые требования не столько к самому лекарству, сколько к лекарственной форме. Детям чаще дают сиропы, эликсиры, порошки, то есть лекарственные формы, которые им легче принимать или которые можно добавлять в пищу при кормлении ребенка.
Тем не менее, физиологические процессы, влияющие на фармакокинетику лекарств (всасывание, выведение и другие) у детей и у пациентов пожилого возраста, имеют свои особенности, и в большинстве случаев требуется изменение дозировки препарата в сторону уменьшения.
Дети и подростки до 14 лет. Одним из факторов, влияющих на изменение дозировок препаратов, назначаемых детям, является постоянное изменение массы тела быстро растущего организма.
Поправка на каждый год жизни ребенка составляет примерно 1/20 дозы взрослого человека. | |||
Помимо массы тела, по мере взросления у детей значительно изменяются и особенности протекания физиологических процессов, которые определяют фармакокинетику лекарств. Этот фактор играет особенно существенную роль в первые несколько месяцев жизни. Период развития плода от 28 недель до родов и по 7-е сутки жизни ребенка называют
 Некоторые из этих особенностей остаются и на протяжении всего первого года жизни.
Некоторые из этих особенностей остаются и на протяжении всего первого года жизни.Как мы уже упоминали в главе 2.4, весь путь лекарства в организме человека любого возраста можно разделить на четыре этапа: всасывание, распределение, превращение (биотрансформация) и выведение (экскреция). И каждый из этих этапов в детском организме имеет свои особенности, которые врач учитывает при назначении лекарств.
Всасывание лекарств у детей происходит по тем же законам, что и у взрослых, однако имеет некоторые особенности. Например, из-за малой мышечной массы и недостаточности периферического кровообращения трудно предсказать, какие результаты могут дать внутримышечное и подкожное введение лекарств. Препарат может оставаться в мышце и всасываться медленнее, чем ожидалось. Но в какой-то момент возможна активация кровообращения (использование грелки, физические упражнения), и тогда в общий кровоток быстро и неожиданно поступает большое количество лекарства.
В первые годы жизни большие изменения происходят в желудочно-кишечном тракте ребенка. Увеличивается выделение (секреция
 Пониженная активность пищеварительных ферментов и желчных кислот уменьшает всасывание жирорастворимых лекарств.
Пониженная активность пищеварительных ферментов и желчных кислот уменьшает всасывание жирорастворимых лекарств.| ! | У новорожденных (до 4 недель) и грудных детей (до 1 года) наблюдается повышенная проницаемость кожи, поэтому местное применение лекарств или их случайное попадание на тело ребенка могут вызвать системные и токсические эффекты из-за всасывания препарата прямо через кожные покровы. |
Свои особенности у детей, в том числе раннего возраста, имеет и распределение лекарств. Детский организм отличается повышенным содержанием воды.
У новорожденного вода составляет 70-75% массы тела, в то время как у взрослых этот показатель равен лишь 50-55%. Межтканевой жидкости у детей также больше – 40% массы тела, по сравнению с 20% у взрослых.
Это следует учитывать при определении дозировок. В меньшей степени это относится к жирорастворимым лекарствам, хотя и содержание жира в организме меняется с возрастом.
Другим фактором, влияющим на распределение лекарств, является их связывание с белками плазмы крови. Как правило, у новорожденных связывание с белками ослаблено, поэтому концентрация свободного препарата в плазме повышается. Поскольку именно свободное (несвязанное) вещество оказывает фармакологическое действие, это может привести к усилению действия лекарства или даже к проявлениям токсичности. Например, если назначить
Биотрансформация большинства лекарств происходит в печени. У новорожденных и детей до 4 лет активность ферментов печени, ускоряющих и облегчающих превращение лекарств, более низкая, чем у взрослых, поэтому многие препараты медленно разрушаются и долго циркулируют в организме.
Например, у новорожденных теофиллин выводится из крови крайне медленно, достигая уровня выведения у взрослых только через несколько месяцев жизни ребенка. А вот к 1-2 годам этот показатель начинает даже превышать взрослый, но к школьному возрасту нормализуется. Поэтому для поддержания концентрации теофиллина в крови на терапевтическом уровне новорожденному нужна очень низкая доза, а детям от 4 месяцев до 6 лет – более высокая, чем даже для взрослых (в пересчете на массу тела).
Выведение лекарств из организма происходит главным образом с участием почек. Мочевыделительная система у новорожденных детей развита недостаточно, ее функция достигает значений, характерных для взрослых (из расчета на единицу площади поверхности тела), только к концу первого года жизни.
Другой особенностью раннего детского возраста является незрелость гематоэнцефалического барьера, защищающего центральную нервную систему, что создает опасность проникновения лекарств из крови через этот барьер и, соответственно, повышает вероятность токсического воздействия на центральную нервную систему, которая и так еще не до конца сформировалась. Например, по этой причине детям до 5 лет противопоказано применение морфина.
Как видно из приведенных выше примеров, число факторов, влияющих на выбор препаратов и их дозировку для детей, чрезвычайно велико. Поэтому не следует пытаться самостоятельно решить такую сложную проблему.
Нет никаких универсальных правил расчета дозы, которые могли бы гарантировать эффективность и безопасность применения лекарств у детей, особенно новорожденных, и правильно назначить препарат может только врач-педиатр. | |||
Рациональный подход заключается в расчете дозировки на основе знаний фармакокинетики детского организма с поправкой на ожидаемую ответную реакцию и индивидуальные особенности каждого ребенка. Такими знаниями и опытом располагает врач-педиатр, поэтому родителям не следует подменять его и пытаться самостоятельно назначать лечение ребенку. Это может привести к печальным последствиям.
Пациенты старше 65 лет. Другую возрастную группу, физиологические особенности которой требуют корректировки доз в сторону уменьшения, составляют люди пожилого и старческого возраста. Это связано с тем, что функциональные возможности большинства систем и органов постепенно снижаются в течение всей жизни. Большая часть связанных с возрастом объективных биологических изменений не оказывает практического влияния на повседневную активность, но в период болезни или существования в условиях стресса эти изменения становятся очень важным фактором. Разумеется, это только определенная тенденция, нельзя считать возрастные изменения решающим фактором, определяющим качество жизни каждого человека старше определенного возраста. Приблизительно у трети здоровых людей возрастного ослабления функций не происходит. Однако со временем накапливается все больше “мелких поломок”. Во многом они обусловлены образом жизни, привычками, характером питания и воздействием окружающей среды. Часть из них являются последствиями перенесенных ранее заболеваний.
Разумеется, это только определенная тенденция, нельзя считать возрастные изменения решающим фактором, определяющим качество жизни каждого человека старше определенного возраста. Приблизительно у трети здоровых людей возрастного ослабления функций не происходит. Однако со временем накапливается все больше “мелких поломок”. Во многом они обусловлены образом жизни, привычками, характером питания и воздействием окружающей среды. Часть из них являются последствиями перенесенных ранее заболеваний.
С возрастом люди начинают также по-другому использовать лекарства. Во-первых, их принимают значительно чаще, поскольку чаще болеют. Во-вторых, увеличивается число взаимосвязанных друг с другом заболеваний. Лечение каждого из них требует назначения особых препаратов, которые должны правильно сочетаться друг с другом.
Какие же возрастные особенности организма в наибольшей степени влияют на фармакокинетику лекарств? Наиболее важными изменениями являются снижение выделительной способности почек, ухудшение кровоснабжения различных органов и тканей, в том числе печени из-за склерозирования сосудов и снижения величины сердечного выброса, уменьшение мышечной массы и содержания альбумина плазмы, накопление жировой ткани, уменьшение содержания воды в тканях, вероятно ограничение компенсаторных возможностей в связи с возрастными изменениями в мозге. Все эти нарушения могут замедлять всасывание лекарств, уменьшать интенсивность биотрансформации и скорость выведения. В пожилом возрасте переносимость нагрузок, в том числе и фармакологических, значительно снижена, в связи с чем даже незначительная интоксикация представляет серьезную опасность. Также возрастает вероятность того, что накопление в организме лекарства дойдет до токсического уровня при назначении обычных терапевтических доз. Это требует уменьшения доз и увеличения интервалов между их приемом.
Все эти нарушения могут замедлять всасывание лекарств, уменьшать интенсивность биотрансформации и скорость выведения. В пожилом возрасте переносимость нагрузок, в том числе и фармакологических, значительно снижена, в связи с чем даже незначительная интоксикация представляет серьезную опасность. Также возрастает вероятность того, что накопление в организме лекарства дойдет до токсического уровня при назначении обычных терапевтических доз. Это требует уменьшения доз и увеличения интервалов между их приемом.
Дополнительным фактором риска для пациентов пожилого возраста является употребление большего (почти в три раза) количества лекарств по сравнению с представителями всех остальных возрастных групп. Причем женщины используют большое число препаратов в 2 раза чаще, чем мужчины. В среднем пожилой человек получает около 18 рецептов в год, при этом более 50% пациентов не соблюдают в точности предписанный врачом режим приема, а примерно 25% совершают ошибки, приводящие к развитию побочных действий. Известно, что число пациентов с проявлениями побочных действий возрастает от 10%, когда принимается один препарат, и до 100%, если в арсенале больного 10 лекарственных средств.
Известно, что число пациентов с проявлениями побочных действий возрастает от 10%, когда принимается один препарат, и до 100%, если в арсенале больного 10 лекарственных средств.
Частота побочных действий у пожилых людей более чем в 2 раза выше, чем у молодых. Число пациентов с проявлениями побочных действий возрастает от 10%, когда принимается один препарат, до 100%, если в арсенале больного 10 лекарственных средств. | |||
С возрастом, по-видимому, истощаются и некоторые механизмы регуляции гомеостаза – способности к сохранению постоянства внутренней среды организма в условиях непрерывно меняющегося состояния внешней среды. А ведь гомеостатические реакции являются важным компонентом общей реакции на лекарство, они могут менять характер или интенсивность ответа на введение препарата. Например, увеличение сердечного выброса, необходимое при слабой или умеренной физической нагрузке, происходит у пожилых людей не за счет повышения частоты сердечных сокращений, как у молодых людей, а в результате увеличения ударного объема (количество крови, выбрасываемое сердцем при очередном сокращении). В старости у большинства пожилых людей развитых стран повышается кровяное давление, нарушается температурная регуляция (поэтому старые люди плохо переносят понижение температуры), повышается чувствительность к снотворным и успокаивающим средствам, анальгетикам. С другой стороны, уменьшается выраженность реакций на стимуляторы и блокаторы бета-адренорецепторов, что связано с изменением свойств и числа этих рецепторов.
В старости у большинства пожилых людей развитых стран повышается кровяное давление, нарушается температурная регуляция (поэтому старые люди плохо переносят понижение температуры), повышается чувствительность к снотворным и успокаивающим средствам, анальгетикам. С другой стороны, уменьшается выраженность реакций на стимуляторы и блокаторы бета-адренорецепторов, что связано с изменением свойств и числа этих рецепторов.
Выяснением особенностей действия и применения лекарств у людей пожилого и старческого возраста занимаются гериатрическая фармакология и гериатрическая медицина (от греческого geron – старик и iatros – врач), приобретающие в последнее время все большее значение в связи со значительным увеличением числа пожилых людей.
Литература
- Антибактериальная терапия. Практическое руководство / Под ред. Страчунского Л.С., Белоусова Ю.Б., Козлова С.Н. – М.: РЦ “Фармединфо”, 2000. – 190 с.
- Белоусов Ю.Б., Моисеев В.С., Лепахин В.К.
 Клиническая фармакология и фармакотерапия: Руководство для врачей. – М.: Универсум, 1993. – 398 с.
Клиническая фармакология и фармакотерапия: Руководство для врачей. – М.: Универсум, 1993. – 398 с. - Горячкина Л., Ещанов Т., Коган В. и др. Когда лекарство приносит вред. – М.: Знание, 1980.
- Каркищенко Н.Н. Клиническая и экологическая фармакология в терминах и понятиях: Тезаурус. – М.: IMP-Медицина, 1995. – 304 с.
- Каркищенко Н.Н. Фармакологические основы терапии: Руководство и справочник для врачей и студентов. – М.: IMP-Медицина, 1996. – 560 с.
- Крылов Ю.Ф., Бобырев В.М. Фармакология. – М.: ВУНМЦ МЗ РФ, 1999. – 352 с.
- Кудрин А.Н. Лекарства не только лечат… – М.: Знание, 1971.
- Кудрин А.Н., Пономарев В.Д., Макаров В.А. Рациональное применение лекарств: серия “Медицина”. – М.: Знание, 1977.
- Харкевич Д.А. Фармакология: Учебник. – 6-е изд., перераб. и доп. – М.: ГЭОТАР МЕДИЦИНА, 1999. – 664 с.
почему дети болеют чаще взрослых, почему именно простудными заболеваниями и как этого избежать
Моей дочке почти четыре года. Обратила внимание, что как только она пошла в детский сад, то начала постоянно простужаться. Летом все хорошо, но вот сентябрь — и дочка снова с соплями. Причем болеет вся семья по очереди: сначала заболевает она, а потом заражаемся мы с мужем.
Обратила внимание, что как только она пошла в детский сад, то начала постоянно простужаться. Летом все хорошо, но вот сентябрь — и дочка снова с соплями. Причем болеет вся семья по очереди: сначала заболевает она, а потом заражаемся мы с мужем.
Почему дети, которые ходят в садик, все время болеют? Значит ли это, что у них слабый иммунитет? И можно ли сделать так, чтобы дети меньше заражались и болели?
Даниил Давыдов
медицинский журналист
Профиль автораЧастые детские простуды — признак не слабой, а здоровой иммунной системы.
Дошкольники болеют чаще взрослых, потому что их иммунитет еще не умеет эффективно отражать атаки вирусов и бактерий. Как только иммунная система наберет стаж успешно перенесенных простуд, дети будут заражаться меньше. Но обойтись без обучения иммунная система не может: дети, которые не ходили в садик и не болели там, обречены часто простужаться в младших классах школы.
Сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Почему дети болеют чаще взрослых
Иммунная система состоит из двух типов защитных иммунных клеток. Одни клетки отвечают за врожденный иммунный ответ — они сразу умеют распознавать чужеродные микроорганизмы, которые встречаются чаще всего. А клеткам приобретенного иммунного ответа сначала нужно научиться узнавать патогены.
Как работает иммунная система — справочник для врачей MSD
Когда ребенок только рождается, все его иммунные клетки молодые и незрелые, как и он сам. Его врожденная иммунная система еще не работает в полную силу. А клетки приобретенного иммунного ответа никогда не встречались с болезнетворными вирусами и бактериями, поэтому не умеют их узнавать и бороться с ними.
Развитие иммунной системы от рождения до зрелого возраста — журнал «Передовица иммунологии»
В итоге обе системы защиты у новорожденных работают очень плохо.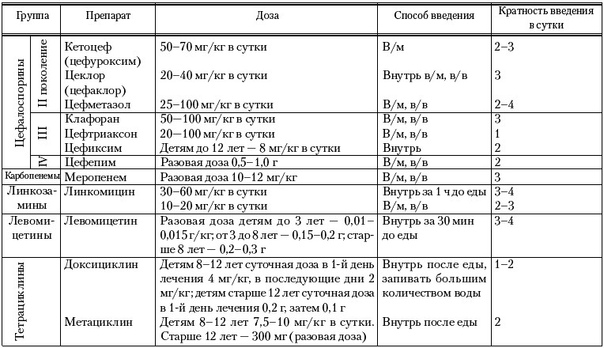 Чтобы успела созреть хотя бы врожденная иммунная система, с момента рождения должно пройти как минимум шесть месяцев. До тех пор дети очень уязвимы, например, перед гриппом: известно, что дети младше полугода тяжелее переносят эту инфекцию и чаще погибают от нее, чем дети постарше.
Чтобы успела созреть хотя бы врожденная иммунная система, с момента рождения должно пройти как минимум шесть месяцев. До тех пор дети очень уязвимы, например, перед гриппом: известно, что дети младше полугода тяжелее переносят эту инфекцию и чаще погибают от нее, чем дети постарше.
Поэтому в первые полгода жизни очень важно защитить младенца от инфекции. Нужно внимательно следить, чтобы малыш общался только со здоровыми членами семьи, и сделать ему все положенные прививки.
/vaccination/Как сэкономить на детских прививках, не экономя на здоровье
По мере того как ребенок становится старше, его врожденная иммунная система постепенно созревает. Возраст от шести месяцев до шести лет идеален для того, чтобы начать знакомство с окружающим миром и населяющими его болезнетворными микробами. Это необходимо, чтобы обучить второй важный компонент детской иммунной системы — клетки приобретенного иммунитета.
Приобретенный иммунитет отвечает за иммунную память — главную защиту организма от повторных инфекций. Клетки приобретенного иммунитета умеют не только уничтожать болезнетворные вирусы или микробы, но и на будущее запоминать белки, из которых состоят их оболочки и клеточные стенки.
Клетки приобретенного иммунитета умеют не только уничтожать болезнетворные вирусы или микробы, но и на будущее запоминать белки, из которых состоят их оболочки и клеточные стенки.
Как работает приобретенный иммунный ответ — учебный курс Академии Хана
При второй встрече с уже знакомым белком иммунные клетки памяти быстро запускают системы защиты организма — это помогает уничтожить опасный вирус и предотвратить болезнь. Проблема в том, что, когда необученные клетки приобретенного иммунитета встречают врага в первый раз, они не сразу понимают, что перед ними опасный микроорганизм. Пока клетки разберутся, в чем дело, ребенок уже успевает заболеть.
А поскольку детский приобретенный иммунитет никогда не встречался с патогенами, все они для него новые — дети и болеют часто.
Почему дети часто болеют именно простудами, а не другими болезнями
Большая часть современных людей живут в городах, пьют чистую воду, поддерживают гигиену тела и едят только обработанную или хотя бы тщательно вымытую пищу. Это позволяет избежать встречи с возбудителями самых опасных инфекций, которые часто одолевали людей в прошлом, например холеры или брюшного тифа.
Это позволяет избежать встречи с возбудителями самых опасных инфекций, которые часто одолевали людей в прошлом, например холеры или брюшного тифа.
В этих условиях на первый план выходят респираторные вирусные инфекции, которые мы называем простудой. Сегодня это самые распространенные инфекционные заболевания в мире, причем не только у детей, но и у взрослых.
Простуда: обзор литературы — Европейский журнал внутренней медицины
Простудные вирусы легко передаются от человека к человеку при чихании и кашле, а еще через предметы вроде дверных ручек и переключателей, на которых остаются вирусные частицы. Получается, что даже современным горожанам встретиться с простудными вирусами очень просто, а защититься от них тяжело.
При этом простудных вирусов более 200 видов, и все время появляются новые — привет, коронавирус! Взрослые люди с большинством из них уже сталкивались и заболевают, только если встречают новый вариант вируса. Но дети пока незнакомы ни с одним таким вирусом, поэтому неизбежно болеют чаще.
Это продолжается до тех пор, пока детская иммунная система не выучит все самые распространенные патогены. Именно поэтому большинство педиатров по всему миру считают, что частые простуды — нормальная часть развития детской иммунной системы.
Для детей нормально часто простужаться — бюллетень Команчского мемориального госпиталя
Как понять, что ребенок действительно часто болеет
В нашей стране принято делить детей на обычных и часто болеющих — сокращенно ЧБД. Считается, что у таких детей есть особенности строения тела, из-за которых увеличивается риск развития легочных заболеваний, например бронхиальной астмы.
Часто болеющие дети: что еще, кроме инфекций — журнал «Непрерывное профессиональное образование»PDF, 233 КБ
Детей относят к группе ЧБД, если они простужаются:
- в возрасте до года — четыре и более раза в год;
- в 1—3 года — шесть и более раз в год;
- в 4—5 лет — пять и более раз в год;
- старше 5 лет — четыре и более раза в год.

Родителям детей из группы ЧБД советуют внимательно следить за их здоровьем и часто водить в поликлинику на обследования. Однако далеко не все специалисты по детскому здоровью считают, что болеть простудой больше шести раз в год ненормально.
За рубежом накопилось достаточно данных, согласно которым заболеваемость простудой зависит не от телесных особенностей, а исключительно от возраста ребенка.
По статистике, для ребенка от шести месяцев до шести лет нормально болеть 6—8 раз в год. То есть по одной простуде в месяц начиная с сентября и до конца апреля. Нормальная продолжительность простуды в этом возрасте — 14 дней, причем симптомы вроде заложенности носа, кашля и насморка длятся примерно по 10 дней.
Простуда у детей: клинические особенности — справочник для врачей Uptodate
Когда ребенок идет в начальную школу, количество простуд уменьшается. Здоровые старшие школьники и взрослые болеют простудой 2—4 раза в год, а симптомы у них продолжаются от 5 до 7 дней.
Некоторые родители опасаются, что у детей, которые часто болеют простудой, может быть первичный иммунодефицит. Так называются наследственные заболевания, при которых часть иммунных клеток либо отсутствует, либо работает неправильно. Однако первичные иммунодефициты встречаются куда реже, чем дети, болеющие чаще шести раз в год. Заболеваниями из этой группы страдает всего один ребенок из двух тысяч.
Что такое первичные иммунодефициты — бюллетень Бостонского детского госпиталя
Иммунодефициты встречаются очень редко — журнал «Американский семейный врач»
К тому же среди признаков иммунодефицита нет обычных простуд. Заподозрить это состояние у человека до 18 лет можно в том случае, если у него наблюдается два или больше из перечисленных ниже признаков:
- в семье ребенка есть люди с подтвержденным первичным иммунодефицитом;
- ребенок не набирает вес или не может нормально расти;
- в течение одного года у ребенка было четыре или больше инфекции ушей, или две или больше инфекции носа, или две или больше пневмонии, то есть воспаления легких;
- у ребенка постоянная молочница во рту или грибковая инфекция на коже;
- ребенок страдает от глубоких абсцессов, то есть гнойников на теле, которые возвращаются снова и снова;
- у ребенка было две и больше серьезные инфекции, включая сепсис, то есть заражение крови;
- ребенок лечился антибиотиками в течение двух месяцев или дольше, но это не помогло;
- чтобы вылечить инфекции, ребенку приходится вводить антибиотики внутривенно.

10 признаков первичного иммунодефицита — бюллетень канадской организации «Иммунодефицит»
Правда ли, что дети часто простужаются именно в детском саду
Дошкольники могут простыть в любом людном месте: в автобусе, кинотеатре, во дворе и на даче. Но для большинства детей первым местом, где они встречают много новых людей, а значит, и новых вирусов, становится именно детский сад.
Дети, которые не ходят в садик, действительно болеют реже тех, кто ходит. При этом дети, которые не ходили в детский сад, чаще простужаются в младших классах школы, чем те, кто его посещал. Поэтому бесконечно откладывать встречу с вирусами смысла нет: возможно, стоит потренировать иммунитет в детском саду, чтобы потом не пришлось пропускать занятия в школе.
Влияние посещения детских садов на простуду с рождения до 13 лет — журнал «Архивы педиатрии и подростковой медицины»
Что сделать, чтобы ребенок не болел в детском саду
Избежать самых опасных детских болезней можно только одним способом — сделать все необходимые прививки. В состав вакцин входят либо обезвреженные вирусы и убитые микробы, либо только их белковые запчасти. В итоге клетки приобретенного иммунитета получают достаточно времени и материала для знакомства с вирусными и микробными белками, а ребенок в это время не болеет.
В состав вакцин входят либо обезвреженные вирусы и убитые микробы, либо только их белковые запчасти. В итоге клетки приобретенного иммунитета получают достаточно времени и материала для знакомства с вирусными и микробными белками, а ребенок в это время не болеет.
Большая часть прививок есть в Национальном календаре профилактических прививок. Все граждане России, у которых есть полис ОМС, могут сделать их бесплатно. К сожалению, прививок от обычных простуд не существует, так что полностью избежать их не получится. Зато можно привиться от гриппа — вакцина разрешена детям начиная с шести месяцев.
/list/security-rebenok/Что должно быть в безопасном детском саду и школе
В первые два года жизни родители могут сделать детям еще несколько дополнительных прививок, но за них, скорее всего, придется заплатить.
От чего еще можно привить ребенка: таблица прививок для детей до года по месяцам
| Заболевание | В каком возрасте делают прививку |
|---|---|
| Ротавирусная инфекция | В 2; 3 и 4,5 месяца |
| Гемофильная инфекция типа B, если ребенку не положена бесплатная по состоянию здоровья | В 3; 4,5; 6 и 18 месяцев |
| Менингококковая инфекция | С 9 месяцев: 2 дозы с интервалом 3 месяца С 24 месяцев: 1 доза |
| Ветряная оспа | С 12 месяцев: 2 дозы с интервалом от 6 недель |
| Гепатит А | С 12 месяцев: 2 дозы с интервалом от 6 месяцев |
| Клещевой энцефалит, если ребенок проживает в эндемичной зоне или планирует ее посетить | С 12 месяцев: 2 дозы с интервалом от 1 месяца |
Эти прививки можно сделать ребенку дополнительно:
- ротавирусная инфекция — в 2; 3 и 4,5 месяца;
- гемофильная инфекция типа B, если ребенку не положена бесплатная по состоянию здоровья — в 3; 4,5; 6 и 18 месяцев;
- менингококковая инфекция — с 9 месяцев: 2 дозы с интервалом 3 месяца; с 24 месяцев: 1 доза;
- ветряная оспа — с 12 месяцев: 2 дозы с интервалом от 6 недель;
- гепатит А — с 12 месяцев: 2 дозы с интервалом от 6 месяцев;
- клещевой энцефалит, если ребенок проживает в эндемичной зоне или планирует ее посетить — с 12 месяцев: 2 дозы с интервалом от 1 месяца.

Лекарств, которые позволяют предотвратить простуду, избавиться от вирусов, уже попавших в клетки, или сократить продолжительность такой болезни, не существует. Зато можно сделать так, чтобы ребенок легче перенес ОРВИ.
Простуда у детей — Uptodate
Жаропонижающие препараты. Детям старше трех месяцев подходит только детский парацетамол — другие препараты противопоказаны. Детям старше шести месяцев можно давать сироп с ибупрофеном. Аспирин и другие препараты с ацетилсалициловой кислотой не подойдут: у детей с температурой это лекарство может спровоцировать смертельно опасное осложнение — синдром Рея.
Насморк. Сосудосуживающие капли не подходят детям младше шести лет. Чтобы ребенку легче дышалось, можно попробовать закапать в нос солевые капли — сопли станут более жидкими, и ребенку будет легче высморкаться.
Боль в горле. Чтобы было не так больно, ребенку до шести лет можно предложить обычный леденец без антибиотиков и без обезболивающего бензидамина.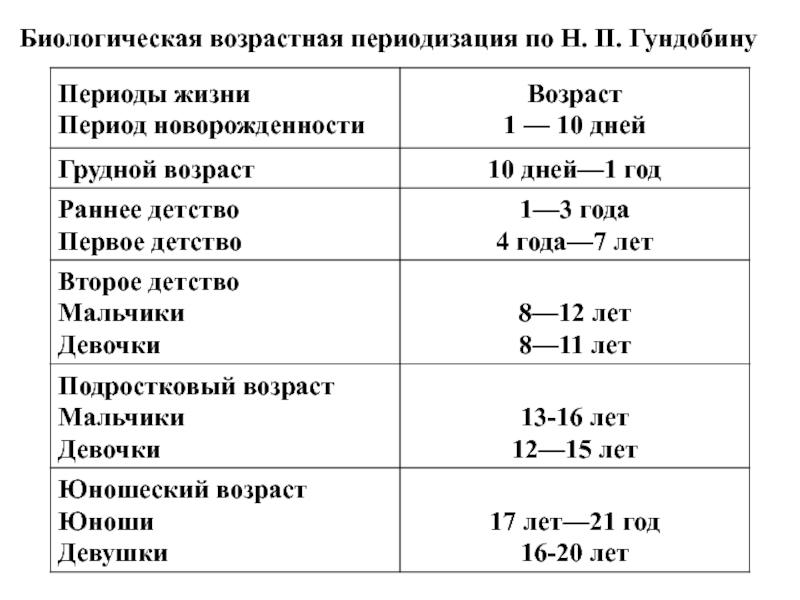 Чтобы ребенок не подавился, лучше дать ему леденец на палочке.
Чтобы ребенок не подавился, лучше дать ему леденец на палочке.
Сколько стоит привить ребенка
Кашель. Если ребенок старше года, можно дать ему на ночь столовую ложку меда. Это поможет облегчить кашель.
Большинство детей полностью выздоравливают от простуды и не сталкиваются с серьезными осложнениями вроде воспаления ушей, отита, или воспаления глаз — конъюнктивита. Так что лечить простуду можно дома и без помощи врача.
Ну и что? 27.03.20Самые важные вопросы про коронавирус
Но иногда к вирусной инфекции присоединяется бактериальная. В этой ситуации без помощи педиатра уже не обойтись. Позвоните врачу, если у ребенка появился любой из этих симптомов:
- температура +38,4 °C и выше держится дольше трех дней;
- заложенность носа становится все сильнее или не проходит в течение 10 дней;
- у ребенка покраснели глаза или появились желтые сопли;
- ребенок говорит, что у него болит ухо.
С момента появления симптомов COVID-19 человек заразен в среднем 7 дней, простуды — 5 дней, а с момента появления симптомов гриппа — 3—4 дня. При этом заложенность носа и сопли у ребенка могут не проходить до двух недель с момента начала заболевания.
При этом заложенность носа и сопли у ребенка могут не проходить до двух недель с момента начала заболевания.
COVID-19: эпидемиология, вирусология и профилактика — Uptodate
Это значит, что ребенок не обязан сидеть дома все время, пока не исчезнут все симптомы. Если с момента появления простуды прошло больше недели и ребенок чувствует себя хорошо, его можно вести в детский сад. Там он никого не заразит, даже если у него все еще заложен нос.
В чем разница между коронавирусом, гриппом и ОРВИ
| COVID-19 | Грипп | ОРВИ | |
|---|---|---|---|
| Инкубационный период | 1—14 дней, в среднем 5 дней | 1—4 дня, в среднем 2 дня | 1—3 дня |
| Время, когда человек наиболее заразен | В первую неделю после появления симптомов | 3—4 дня после появления симптомов | За день до появления симптомов и в течение первых 5 дней болезни |
| Длительность болезни с момента появления симптомов | 14 дней при легкой форме, 3—6 недель при тяжелой форме | В среднем 7 дней | В среднем 7—10 дней |
| Кто чаще болеет | Люди старше 45 лет | Дети до 18 лет | Люди любого возраста |
| Самые частые симптомы | Температура 37,5—38 °C, кашель, одышка | Температура 40 °C и выше, головная, мышечная и суставная боль | Температура до 38 °C, головная боль, насморк, кашель |
| Самые частые осложнения | Тяжелая бактериальная пневмония | Бактериальная пневмония, отиты, гаймориты, застойная сердечная недостаточность | Осложнения бывают очень редко |
| Кто чаще всего болеет с осложнениями | Люди старше 65 лет, люди с хроническими заболеваниями | Беременные женщины, дети до 5 лет, люди старше 65 лет, люди с хроническими заболеваниями | Люди с хроническими заболеваниями |
| Летальность | В среднем 2,3% | В среднем 0,1% | Крайне редко |
Инкубационный период
COVID-19
1—14 дней, в среднем 5 дней
Грипп
1—4 дня, в среднем 2 дня
ОРВИ
1—3 дня
Время, когда человек наиболее заразен
COVID-19
В первую неделю после появления симптомов
Грипп
3—4 дня после появления симптомов
ОРВИ
За день до появления симптомов и в течение первых 5 дней болезни
Длительность болезни с момента появления симптомов
COVID-19
14 дней при легкой форме, 3—6 недель при тяжелой форме
Грипп
В среднем 7 дней
ОРВИ
В среднем 7—10 дней
Кто чаще болеет
COVID-19
Люди старше 45 лет
Грипп
Дети до 18 лет
ОРВИ
Люди любого возраста
Самые частые симптомы
COVID-19
Температура 37,5—38 °C, кашель, одышка
Грипп
Температура 40 °C и выше, головная, мышечная и суставная боль
ОРВИ
Температура до 38 °C, головная боль, насморк, кашель
Самые частые осложнения
COVID-19
Тяжелая бактериальная пневмония
Грипп
Бактериальная пневмония, отиты, гаймориты, застойная сердечная недостаточность
ОРВИ
Осложнения бывают очень редко
Кто чаще всего болеет с осложнениями
COVID-19
Люди старше 65 лет, люди с хроническими заболеваниями
Грипп
Беременные женщины, дети до 5 лет, люди старше 65 лет, люди с хроническими заболеваниями
ОРВИ
Люди с хроническими заболеваниями
Летальность
COVID-19
В среднем 2,3%
Грипп
В среднем 0,1%
ОРВИ
Крайне редко
Что делать?Читатели спрашивают — эксперты отвечают
Задать свой вопросКакой возрастной диапазон для педиатрии?
Есть много различий между детьми и взрослыми, поэтому вам нужно найти врача, специализирующегося на педиатрии для вашего ребенка. Но в каком возрасте начинать посещать детского врача с ребенком, а когда нужно переходить на взрослую медицину? Здесь, в Медицинском центре Саутсайд в Атланте, штат Джорджия, мы предлагаем помощь людям всех возрастов, и наши специалисты смогут рассказать вам больше о медицинских потребностях вашего ребенка.
Но в каком возрасте начинать посещать детского врача с ребенком, а когда нужно переходить на взрослую медицину? Здесь, в Медицинском центре Саутсайд в Атланте, штат Джорджия, мы предлагаем помощь людям всех возрастов, и наши специалисты смогут рассказать вам больше о медицинских потребностях вашего ребенка.
Хотя все люди разные, вы заметите семь различных стадий развития. После неонатальной фазы ваш ребенок пройдет через младенчество, стадию ясельного возраста, затем раннее и среднее детство. К 12 годам они станут подростками, но не будут считаться полностью взрослыми, пока им не исполнится 21 год. В большинстве случаев ваш ребенок может обратиться к взрослому врачу после 18 лет.
Что такое педиатрия ?
Младенцы, дети и подростки — это не просто маленькие взрослые. На самом деле у них есть свои проблемы со здоровьем, и иногда лекарства, которые хорошо действуют на взрослых, могут нанести вред растущему организму. По этой причине существует специальное направление медицины для молодых пациентов. Детский врач работает с людьми, чье тело и разум все еще развиваются, помогая родителям сохранить их потомство в безопасности и здоровье в течение важных первых лет жизни.
Детский врач работает с людьми, чье тело и разум все еще развиваются, помогая родителям сохранить их потомство в безопасности и здоровье в течение важных первых лет жизни.
Детский возрастной диапазон
Если у вас есть ребенок, вам может быть интересно, как долго вы должны посещать педиатрического врача и когда вам следует перевести ребенка на лечение для взрослых. Вам также может быть интересно узнать, чем отличаются разные возрастные диапазоны и на что нужно обращать внимание по мере роста вашего ребенка. Существует множество различных способов классификации детей, но в целом мы различаем семь различных этапов, начиная с момента рождения ребенка до достижения им 21 года.
Каждый из этих этапов сопряжен со своими проблемами, поэтому важно осведомлены о наиболее важных характеристиках текущего этапа вашего ребенка. Хотя большинство педиатрических врачей и медсестер обучены работе с детьми и подростками всех возрастов, вам может понадобиться обратиться к специалисту, если возникнет что-то очень специфическое. Медицинская бригада вашего ребенка сможет рассказать вам больше, когда вы посетите клинику.
Медицинская бригада вашего ребенка сможет рассказать вам больше, когда вы посетите клинику.
Новорожденный
Первые 27 дней имеют решающее значение для развития вашего ребенка, и на этом этапе дети очень разные. Если ваш ребенок родился преждевременно, неонатальная стадия может длиться дольше, так как любое время до даты родов обычно не учитывается. В это время ваш ребенок приспосабливается к миру и устанавливает режим кормления. Оба родителя также начнут связываться с ним или с ней.
На этом этапе проявляются многие врожденные или врожденные дефекты, поэтому вам необходимо внимательно следить за своим ребенком. В течение первого месяца жизни ваш ребенок также более восприимчив к инфекциям, которые впоследствии могут стать серьезными. По этой причине у вас должна быть под рукой информация о вашей клинике. Если у вас есть какие-либо опасения по поводу вашего новорожденного ребенка, это может быть очень неприятно. Не стесняйтесь позвонить нам и поговорить с одним из наших специалистов.
Младенчество
Ваш ребенок будет считаться младенцем в возрасте от одного месяца до одного года. На этом захватывающем этапе вы заметите множество шагов развития, начиная с улыбки, поднятия головы и захвата предметов. К концу фазы ребенок, скорее всего, сможет ползать, стоять, говорить несколько слов и играть в игры с вами или братьями и сестрами.
Младенчество — увлекательное время, потому что происходит так много больших изменений, но большинство детей несколько раз заболевают в течение первого года жизни. У них может быть простая простуда, некоторые проблемы с кожей, такие как опрелости или инфекции. В некоторых случаях могут возникнуть более серьезные заболевания, такие как бронхит, поэтому вам нужно сохранять бдительность в течение всего этого года. Опять же, важно поговорить со своим врачом, если вы чувствуете, что ваш ребенок нездоров и ему не становится лучше.
Малыш
В возрасте от 1 до 2 лет ваш ребенок превращается в ребенка. На этом этапе малыша они начнут говорить и станут более подвижными. Хотя физический рост и моторное развитие не будут такими быстрыми, как раньше, вы все равно сможете стать свидетелем многих изменений в вашем ребенке. В частности, они будут развивать эмоциональную осведомленность, больший интеллект и социальные связи.
Хотя физический рост и моторное развитие не будут такими быстрыми, как раньше, вы все равно сможете стать свидетелем многих изменений в вашем ребенке. В частности, они будут развивать эмоциональную осведомленность, больший интеллект и социальные связи.
Вам по-прежнему придется проявлять бдительность в отношении болезней и инфекций, но у малышей больше шансов получить травму, чем серьезные осложнения для здоровья от болезни. Это связано с тем, что они начинают больше передвигаться самостоятельно, поэтому они подвержены падению или столкновению с объектами. Если ваш малыш получил травму, вам следует отвезти его в поликлинику для осмотра, так как врачи смогут убедиться в отсутствии серьезных повреждений.
Раннее детство
В возрасте от 2 до 5 лет мы переживаем раннее детство. Ваш ребенок испытает множество физических, социальных и эмоциональных изменений, когда его мозг вырастет почти до 90% своего взрослого размера. К концу этапа у них будет хорошая зрительно-моторная координация и они смогут хорошо говорить. Вы также можете начать учить их читать и писать во второй половине этого этапа.
Вы также можете начать учить их читать и писать во второй половине этого этапа.
В этом возрасте мы часто впервые вступаем в активный контакт с другими людьми, например, через игровые группы и детский сад. Из-за более активного общения ваш ребенок может чаще подхватывать такие болезни, как грипп. Наши врачи, специализирующиеся на педиатрии, могут рассказать вам, как справиться с легкими проблемами в домашних условиях, и вы можете посетить нас, если у вас есть более серьезные проблемы.
Среднее детство
Дети в возрасте 6-11 лет считаются детьми среднего возраста. В начальной школе они будут больше узнавать о себе и окружающем мире. Некоторые дети могут уже начать половое созревание в последние годы этой стадии, но другие достигнут этого только через несколько лет. Дружба со сверстниками и отделение от родителей становятся более важными.
У большинства детей в эти годы не возникает серьезных проблем со здоровьем, но если у вашего ребенка аутизм, СДВГ или проблемы с психическим здоровьем, это может стать более выраженным и заметным, особенно в школьной среде. Возможно, вам придется тесно сотрудничать с вашей клиникой, чтобы справиться с симптомами и помочь вашему ребенку полностью раскрыть свой потенциал. Травмы и легкие заболевания остаются обычным явлением на этом этапе.
Возможно, вам придется тесно сотрудничать с вашей клиникой, чтобы справиться с симптомами и помочь вашему ребенку полностью раскрыть свой потенциал. Травмы и легкие заболевания остаются обычным явлением на этом этапе.
Ранний подростковый возраст
Подростковый возраст у большинства детей начинается в возрасте 12 лет, и подростковый период не заканчивается, пока им не исполнится 18 лет. Ваш подросток начнет осознавать себя, достигнет половой зрелости и укрепит связь со сверстниками. Взаимодействие с людьми той же возрастной группы имеет решающее значение для детей-подростков, и они будут все больше и больше отделяться от своих родителей и опекунов.
Если у вашего ребенка есть особые потребности, вам необходимо будет продолжать тесно сотрудничать с вашей клиникой, чтобы следить за ситуацией. В дополнение к болезням и травмам, связанным со спортом, вашему подростку может понадобиться помощь с его сексуальным здоровьем и благополучием. Такие темы, как наркотики, расстройства пищевого поведения и изменения настроения, следует часто обсуждать, и многие дети-подростки могут получить пользу от психиатрических услуг, таких как консультирование.
Поздний подростковый возраст
В возрасте от 18 до 21 года ваш ребенок считается взрослым, но он все еще будет развиваться. На этом этапе молодые люди формируют взрослые отношения со своими родителями, отделяются от опекунов и начинают проявлять более высокий уровень предвидения и абстрактного мышления.
В большинстве случаев педиатрическая помощь заканчивается в возрасте 18 лет, и в это время ваш ребенок начинает посещать врача общей практики. Здесь, в клинике, мы лечим детей в педиатрическом отделении до 18 лет, после чего направляем их в наш центр взрослой медицины.
Как найти хорошего педиатра для вашего ребенка
Теперь, когда вы знаете, почему педиатрическая медицина является такой важной областью и по каким причинам вам может потребоваться посещение врача на различных этапах развития вашего ребенка, вы можете задаться вопросом, как найти лучшего врача . Какая квалификация нужна вашему врачу? На что следует обратить внимание при первом посещении клиники и знакомстве с новым врачом? Давайте рассмотрим некоторые из наиболее важных черт отличной клиники.
Квалификация
Прежде чем доверить здоровье и жизнь своего ребенка врачу, убедитесь, что он имеет соответствующую квалификацию. Если они работают в крупном учреждении или известной клинике, вполне вероятно, что они имеют высокую квалификацию и прошли проверку перед приемом на работу. Тем не менее, все же стоит поговорить с вашим педиатром о том, в какой области медицины он квалифицирован и каков его уровень опыта. Компетентный врач сможет ответить на все ваши вопросы.
Опыт работы с возрастной группой
Возможно, даже более важным, чем отличная квалификация, является опыт вашего врача. В то время как новые врачи могут быть такими же хорошими, вы будете чувствовать себя уверенно, зная, что ведете своего ребенка в клинику, где есть много опытных сотрудников, готовых помочь. Это особенно верно в деликатные ранние годы, когда ваш ребенок еще не способен четко общаться с вами.
Когда вы посещаете клинику, не стесняйтесь говорить со своим врачом или медсестрой об их опыте работы с фазой и возрастной группой вашего ребенка. Они будут рады рассказать вам больше, и вы даже можете получить новую информацию и советы о том, как лучше заботиться о своем ребенке.
Они будут рады рассказать вам больше, и вы даже можете получить новую информацию и советы о том, как лучше заботиться о своем ребенке.
Сострадание
Дети очень впечатлительны, и то, как к ним относится ваш врач, вероятно, останется с ними на всю оставшуюся жизнь. Выбрав профессионала, который проявляет сострадание и готовность заниматься с вашим ребенком, вы можете значительно облегчить ему жизнь и избежать любых травм, которые могут вызвать проблемы в будущем. Посещение педиатра должно стать для ребенка положительным и интересным опытом, а не поводом для страха.
Запишитесь на консультацию сейчас
В процессе взросления дети проходят множество различных этапов, начиная с деликатной неонатальной фазы и заканчивая поздним подростковым возрастом. Каждый из них приносит свои собственные проблемы со здоровьем, поэтому вам следует найти врача, специализирующегося на педиатрии, который поможет вам в этом процессе. Большинство детских клиник будут лечить маленьких пациентов до 18 лет, хотя люди не считаются полностью взрослыми, пока им не исполнится 21 год. куда обращаться, если возникнет чрезвычайная ситуация. Вы даже можете прийти на осмотр и пройти оздоровительный осмотр, так как это может помочь вашему ребенку привыкнуть к клинике. Чтобы записаться на прием, свяжитесь с нами в медицинском центре Southside в Атланте, штат Джорджия. Будем рады ответить на все ваши вопросы и приветствовать вашего ребенка в центре.
куда обращаться, если возникнет чрезвычайная ситуация. Вы даже можете прийти на осмотр и пройти оздоровительный осмотр, так как это может помочь вашему ребенку привыкнуть к клинике. Чтобы записаться на прием, свяжитесь с нами в медицинском центре Southside в Атланте, штат Джорджия. Будем рады ответить на все ваши вопросы и приветствовать вашего ребенка в центре.
В каком возрасте нельзя обращаться к педиатру?
10 марта 2022 г.
Поделиться этой страницей
В 2017 году Американская академия педиатрии отменила верхний возрастной предел для оказания педиатрической помощи. Решение о том, когда ребенок готов обратиться к терапевту или другому «взрослому врачу», лучше всего принимают пациентка, ее семья и педиатр. Фото: Getty Images.
Подросток смотрит на желейные ногти в TikTok, а малыш забирается на красочный мини-стул рядом с ней. Когда ребенок выглядит так, будто он родитель другого пациента в педиатрическом кабинете, заполненном игрушками, является ли это признаком того, что старшему ребенку следует обратиться к взрослому врачу?
Возраст — это фактор, но еще важнее определить, готов ли ребенок взять на себя ответственность за свое здоровье, — говорит Эмили Авис Редвуд, доктор медицинских наук, педиатр из первичной медицинской помощи Колумбийского университета. «Нам нравится оставаться с кем-то, кого мы знаем с детства. Именно благодаря этим отношениям мы занялись здравоохранением», — говорит Эвис Редвуд. «Но цель состоит в том, чтобы помочь каждому пациенту безопасно перейти к врачу для взрослых».
«Нам нравится оставаться с кем-то, кого мы знаем с детства. Именно благодаря этим отношениям мы занялись здравоохранением», — говорит Эвис Редвуд. «Но цель состоит в том, чтобы помочь каждому пациенту безопасно перейти к врачу для взрослых».
Нет ограничений по возрасту для посещения педиатра
Первоначально определялся как возраст 18 лет, в 1960 лет, верхний возрастной предел для педиатрической помощи был отменен Американской академией педиатрии в 2017 году. Обоснование: переход к помощи для взрослых должен определяться потребностями пациента, а не произвольным числом. Решение о том, когда ребенок готов обратиться к терапевту или другому «взрослому врачу», лучше всего принимается пациентом (и/или семьей) и педиатром.
Когда пациенты достигают раннего подросткового возраста, педиатры Колумбийского университета начинают задавать вопросы пациентам, а не их родителям, чтобы помочь развить независимость. Со временем они принимают пациентов без присутствия родителей.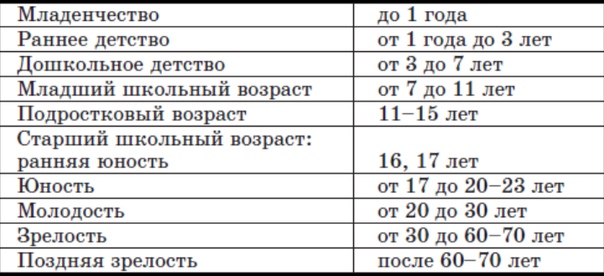 Любому человеку в возрасте до 18 лет требуется согласие родителей на такие вещи, как вакцины, но подросткам рекомендуется посещать врачей в одиночку, чтобы развивать свои собственные отношения и чувствовать себя комфортно, говоря о любой проблеме.
Любому человеку в возрасте до 18 лет требуется согласие родителей на такие вещи, как вакцины, но подросткам рекомендуется посещать врачей в одиночку, чтобы развивать свои собственные отношения и чувствовать себя комфортно, говоря о любой проблеме.
«Мы хотим, чтобы дети сами брали на себя ответственность за свое здоровье, понимали состояние своего здоровья и могли контролировать свои лекарства или болезни», — говорит Эвис Редвуд. Это особенно актуально для детей с хроническим заболеванием, которое перерастет во взрослую жизнь.
Как узнать, что время пришло
«Ребенок, который может полностью взять на себя ответственность за свое здоровье, готов, — говорит Эвис Редвуд. Если ваш ребенок хорошо понимает состояние своего здоровья и может с ним справиться, следующим шагом будет посещение семейного врача или врача внутренних болезней.
Ничего страшного, если ребенок не готов, до определенного момента. Большинство практик устанавливают возрастные ограничения. Columbia Pediatrics принимает существующих пациентов в возрасте до 21 года. Они также предлагают мост для пациентов, которые еще не готовы, — подростковую медицину, — где специалисты принимают пациентов в возрасте до 25 лет.
Они также предлагают мост для пациентов, которые еще не готовы, — подростковую медицину, — где специалисты принимают пациентов в возрасте до 25 лет.
Когда пациенты достигают раннего подросткового возраста, педиатры Колумбийского университета начинают задавать вопросы пациентам, а не их родителям, чтобы помочь развить независимость. «Мы хотим, чтобы у детей была возможность взять на себя ответственность за свое здоровье, понять состояние своего здоровья и управлять своими лекарствами или болезнью», — говорит Эмили Эвис Редвуд, доктор медицинских наук. Фото: Getty Images.
«Переход к уходу за взрослыми может быть эмоциональным», — говорит Эвис Редвуд. Недавно она стала старшеклассницей в старшей школе, надеясь остаться пациенткой в студенческие годы. Ответ был утвердительным, и облегчение было ощутимым.
«Преемственность в трудные времена — это ключ к успеху», — говорит она, отмечая, что родители тоже могут испытывать трудности с этими переходами, даже если понимают, насколько они важны. И педиатры с удовольствием продолжают участвовать. Кроме того, во время учебы в колледже многие учащиеся по-прежнему пользуются страховкой своих родителей или школьным планом медицинского обслуживания и не имеют регулярного доступа к первичной медико-санитарной помощи.
И педиатры с удовольствием продолжают участвовать. Кроме того, во время учебы в колледже многие учащиеся по-прежнему пользуются страховкой своих родителей или школьным планом медицинского обслуживания и не имеют регулярного доступа к первичной медико-санитарной помощи.
Как найти врача для взрослых
У педиатров есть рекомендации для терапевтов, как и для любого направления к специалисту. А для детей со сложными условиями и потребностями педиатры часто знают правильную сеть врачей, которые могут справиться с переходом. «Дети с хроническими заболеваниями, нарушениями развития или неврологическими заболеваниями живут дольше и лучше», — говорит Эвис Редвуд. «Это отличная вещь».
«Оставаться со взрослыми поставщиками в той же практике, что и ваш педиатр, может быть полезно», — говорит Эвис Редвуд. Она отмечает, что ее собственная практика находится в нескольких шагах от взрослых медработников, которые при необходимости могут проконсультироваться с ней по поводу бывших пациентов.